Oorzaken en symptomen
Wat is een herseninfarct of TIA?
Een herseninfarct of TIA ontstaat als een bloedstolsel een slagader naar de hersenen afsluit. Een deel van de hersenen krijgt dan geen bloed meer en dus geen zuurstof en voedingsstoffen. lees meerOorzaken herseninfarct of TIA op jonge leeftijd
Eén van de belangrijkste oorzaken waardoor mensen op jonge leeftijd een herseninfarct of TIA krijgen is een arteriële dissectie (scheurtje in de bloedvatwand). lees meerOorzaken herseninfarct of TIA op jonge leeftijd
De kans dat iemand op jonge leeftijd (jonger dan 50 jaar) een herseninfarct of TIA doormaakt is relatief klein. Er zijn verschillende oorzaken. Bij ruim 30% is de oorzaak van een herseninfarct of TIA op jonge leeftijd onbekend.Arteriële dissectie
Eén van de belangrijkste oorzaken waardoor mensen op jonge leeftijd een herseninfarct of TIA krijgen is een arteriële dissectie (scheurtje in de bloedvatwand). De wand van een bloedvat bestaat uit meerdere laagjes. Tijdens een dissectie ontstaat een scheurtje in de binnenbekleding van de bloedvatwand waardoor de binnenkant van de bloedvatwand losraakt van het buitenste deel. Deze beschadiging van de bloedvatwand kan vervolgens bloedstolsels veroorzaken. De bloedstolsels kunnen zorgen voor een verstopping in de verderop gelegen bloedvaten in de hersenen.Een dissectie kan zowel in de slagader aan de voorkant van de hals (carotis), in de nek (vertebralis), als in de slagaders in het hoofd ontstaan. De prognose van een herseninfarct (met goed herstel) door een dissectie is relatief gunstig omdat de kans op herhaling op lange termijn veel kleiner is dan bij atherosclerose (slagaderverkalking). Oorzaken voor een dissectie kunnen zijn:
- ongeval
- bindweefselaandoening
- fibromusculaire displasie (FMD groep)
Slagaderverkalking
De (binnen)wand van bloedvaten is normaal gesproken glad zodat bloed ongestoord door de vaten kan stromen. Door bekende risicofactoren voor hart- en vaatziekte zoals een hoge bloeddruk, hoog cholesterol, suikerziekte en roken kan de wand beschadigen. Dit proces wordt atherosclerose of slagaderverkalking genoemd. De slagader kan hierdoor geleidelijk dichtslibben en gedeeltelijk afsluiten. Dit gebeurt vaak in de halsslagaders, maar kan ook in de kleine hersenvaatjes ontstaan en daar voor problemen zorgen. Door zo’n gedeeltelijke afsluiting kan de halsslagader aan de binnenzijde kapot gaan of een abnormale bloeddoorstroming veroorzaken. Er ontstaat op die plek een bloedstolsel die met de bloedstroom mee gevoerd wordt en vervolgens in de hersenbloedvaten een totale afsluiting kan veroorzaken (arteriële embolie).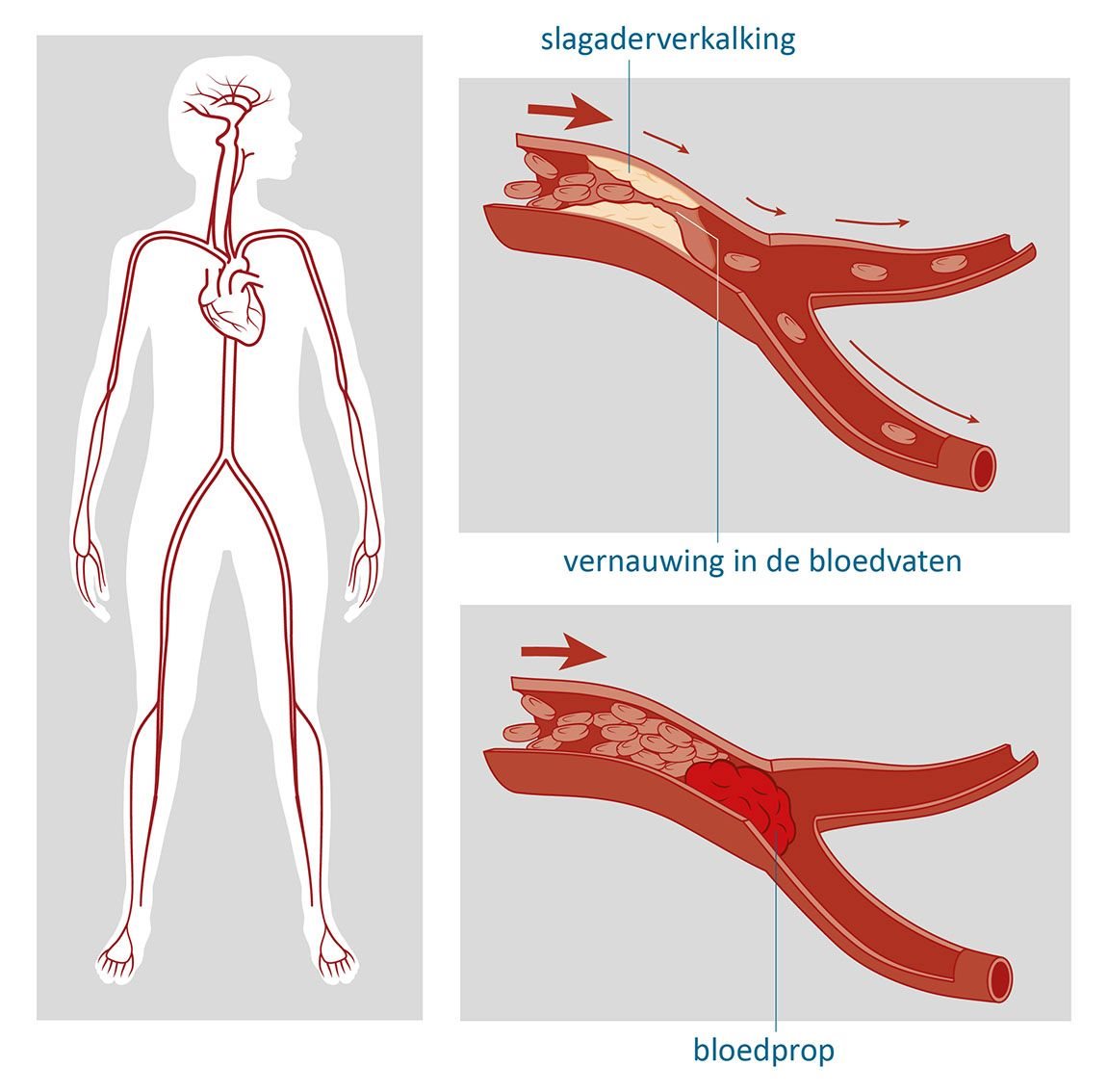
Hartproblemen
Hierbij kun je denken aan atriumfibrileren of Patent Foramen Ovale (PFO).Bij alle ongeboren baby’s bestaat er een opening met een klepje tussen de linker en rechter boezem van het hart. Bij ongeveer 1 op de 4 volwassenen sluit dit klepje niet (volledig) na de geboorte.
Soms ontstaan klachten doordat er bloed van de rechter naar de linker boezem stroomt. Door deze “shunt” kan er zuurstofarm bloed uit de rechter boezem naar de linker harthelft stromen. Op die manier kunnen bloedpropjes ontstaan, wat een herseninfarct of een TIA kan veroorzaken. Als uw arts denkt dat het foramen ovale de oorzaak is voor uw TIA of herseninfarct, dan adviseren we op het PFO te sluiten. Dit verkleint de kans op een nieuwe TIA of herseninfarct.
Lees meer over patent foramen ovale
Andere oorzaken
Maar ook andere oorzaken kunnen een rol spelen bij het ontstaan van een herseninfarct of TIA op jonge leeftijd:- antifosfolipidensyndroom
- familiaire hypercholesterolemia
- fibromusculaire dysplasie
- drugsgebruik (in het verleden), onder andere cocaïne en XTC
Symptomen acute fase
Een herseninfarct begint (meestal) met plotseling optredende uitvalsverschijnselen. De meest voorkomende symptomen zijn:- een scheve mond door (halfzijdige) gezichtsverlamming
- onduidelijk spreken of niet meer uit je woorden kunnen komen
- verlamming aan één arm en/of been
- krachtsverlies of verlamming van een been
- plotseling dubbelzien
- een half gezichtsveld of plots blind zijn
- hevige draaiduizeligheid
- coördinatie- en evenwichtsstoornissen
- plotselinge zeer ernstige hoofdpijn zonder oorzaak
Opname in het ziekenhuis
Als je recent een TIA, herseninfarct of –bloeding hebt gehad, kan het zijn dat je in de eerste periode wat extra in de gaten gehouden moet worden. Hiervoor word je dan opgenomen op de zogenaamde stroke-unit. lees meerOpname in het ziekenhuis
Als je recent een TIA, herseninfarct of –bloeding hebt gehad, kan het zijn dat je in de eerste periode wat extra in de gaten gehouden moet worden. Hiervoor word je dan opgenomen op de zogenaamde stroke-unit op de verpleegafdeling Neurologie. Gedurende ongeveer 24 uur wordt op deze afdeling gekeken naar je vitale functies (zoals bloeddruk en hartritme) door middel van een monitor. Als je stabiel bent, wordt in samenwerking met andere zorgverleners gekeken op welke plaats de juiste zorg is om te revalideren. Dit kan in je thuissituatie zijn, met of zonder hulp, in een revalidatiecentrum of op de speciale revalidatieafdeling in een verpleeghuis naar keuze.Behandelingen
Behandeling acuut herseninfarct
Een deel van de patiënten met een herseninfarct komt in aanmerking voor een acute behandeling om het bloedstolsel dat het herseninfarct heeft veroorzaakt op te lossen (intraveneuze trombolyse) en/of te verwijderen (intra-arteriële behandeling). naar paginaMedicatie, operatie en leefstijl
Er zijn verschillende manieren om een herseninfarct te behandelen. Daarnaast spelen risicofactoren en leefstijl een belangrijke rol. lees meerMedicatie, operatie en leefstijl
Medicatie
Direct na een herseninfarct of TIA bestaat een verhoogde kans op een nieuw herseninfarct of TIA (beroerte). Om de kans op een nieuwe beroerte te verkleinen krijg je medicijnen die de bloedstolling beïnvloeden. Dit zijn plaatjesremmers, zoals bijvoorbeeld Clopidogrel (Grepid). Deze medicijnen zorgen ervoor dat de bloedplaatjes minder samenklonteren.
Bij sommige patiënten ontstaan de bloedstolsels door een onregelmatig hartritme (boezemfibrilleren). In dit geval is de bloedstolling te behandelen met andere medicijnen die de stolling beïnvloeden. Dit kan met medicijnen die de trombosedienst geeft (zoals sintrommitis) of met nieuwe antistollingsmiddelen, ook wel “NOAC” of “DOAC” genoemd. Het voordeel van deze laatste groep nieuwe medicijnen is dat je hiervoor niet meer naar de trombosedienst hoeft. Controle van de mate van bloedverdunning is dan niet nodig.
‘Levenslang’ medicatie na TIA of herseninfarct op jonge leeftijd
Na een TIA of herseninfarct op jonge leeftijd krijg je vaak medicatie voorgeschreven. Deze medicatie is gericht op het voorkomen van nieuwe TIA’s of herseninfarcten en wordt vaak levenslang voorgeschreven. Deze behandeling is gebaseerd op onderzoek dat is gedaan bij alle personen die een TIA of een herseninfarct hebben gehad, dus zowel jongere als oudere personen.
De laatste jaren is er meer onderzoek gedaan naar personen die op jonge leeftijd een TIA of herseninfarct hebben gehad. Daar komt uit naar voren dat levenslange medicatie niet voor iedereen nodig is. Dit betekent niet dat je nu gewoon kunt stoppen met je medicatie. De vraag of je kan stoppen met je medicatie is afhankelijk van jouw persoonlijke situatie en van de oorzaak van je TIA of herseninfarct. Vraag dit dus na bij je (behandelend) neuroloog. Stop nooit zonder overleg met je neuroloog met je medicatie.
Risicofactoren
Verhoogde bloeddruk en cholesterol zijn belangrijke risicofactoren voor het ontstaan van zieke bloedvaten en de vorming van bloedstolsels. Daarom krijgt bijna iedere herseninfarctpatiënt medicijnen voorgeschreven die het cholesterol en de bloeddruk verlagen. Jouw levensstijl is ook belangrijk in het voorkomen van herseninfarcten en TIA's. Denk hierbij aan: niet roken, gezonde voeding en voldoende lichaamsbeweging. Hieraan besteden we veel aandacht tijdens de behandeling en nazorg.
Operatie
Bij een deel van de patiënten is een dichtgeslibde halsslagader de oorzaak van een TIA of herseninfarct. Dit belangrijke bloedvat naar de hersenen is dan vernauwd. Een operatie kan deze vernauwing verhelpen. Mocht een operatie nodig zijn, dan overlegt de arts die de operatie uitvoert dit uitvoerig met je.
Revalidatie gericht op verbeteren van klachten en beperkingen
Door hersenletsel kunnen veel verschillende klachten ontstaan, zoals krachtsverlies, geheugenproblemen, moeite met spreken of spasticiteit. Revalidatie is gericht op het verminderen van de klachten en problemen om weer zo goed mogelijk te kunnen functioneren. lees meerRevalidatie gericht op verbeteren van klachten en beperkingen
Door hersenletsel kunnen veel verschillende klachten ontstaan, zoals krachtsverlies, geheugenproblemen, moeite met spreken of spasticiteit. Revalidatie is gericht op het verminderen van de klachten en problemen om weer zo goed mogelijk te kunnen functioneren. Afhankelijk van de klachten en hoe iemand daardoor beperkt wordt in zijn dagelijkse bezigheden, worden verschillende therapieën ingezet. Bijvoorbeeld fysiotherapie voor problemen met lopen en ergotherapie als de zelfzorg moeilijk gaat.Dit kan soms in de eerst lijn, dat wil zeggen bij een therapeut in de buurt. Als er op meer gebieden problemen zijn, is meestal een behandeling door een revalidatieteam onder leiding van een revalidatiearts nodig. Je kunt dan opgenomen worden in een revalidatiecentrum of vanuit huis een dagbehandelprogramma in een revalidatiecentrum volgen.
De revalidatiearts kan spasticiteit behandelen met medicijnen of injecties. Spraak- en taalproblemen worden behandeld door een logopedist. Cognitieve- en stemmingsproblemen worden onderzocht en behandeld door een neuropsycholoog. Vaak besteedt het revalidatieteam na een beroerte op jonge leeftijd ook aandacht aan werkhervatting.
Revalidatie in een latere fase
Soms worden problemen door het hersenletsel pas na langere tijd duidelijk. Ook dan kan de huisarts, neuroloog, neurochirurg of verpleegkundig specialist je doorverwijzen voor behandeling door een therapeut in de buurt, behandelprogramma Hersenz of naar een revalidatiearts. Problemen die pas na langere tijd duidelijk worden, bestaan vaak uit gedragsveranderingen en cognitieve problemen, zoals moeite met geheugen, plannen of dubbeltaken en traagheid in het denken. Hier is vaak een specialistische revalidatiebehandeling voor nodig.Nazorg
Op de nazorgpoli heb je een gesprek met een verpleegkundig specialist of een gespecialiseerd verpleegkundige. Je kunt dan vragen of problemen bespreken die ontstaan zijn na je herseninfarct, hersenbloeding of TIA. Bijvoorbeeld problemen met geheugen, aandacht, concentratie en vermoeidheid, bijwerkingen van medicatie of nieuwe klachten. Hij of zij kan je dan adviezen of tips geven of doorverwijzen naar een juiste instantie die je hierbij kan ondersteunen.
Daarnaast besteedt hij of zij ook aandacht aan de risicofactoren op het krijgen van een herseninfarct, hersenbloeding of TIA, zoals een verhoogd cholesterolgehalte, hoge bloeddruk, roken, suikerziekte en overgewicht. Hierin geeft hij of zij jou adviezen of verwijst je door naar de huisarts of praktijkondersteuner.
Zwangerschapswens na een beroerte
Een zwangerschapswens bij vrouwen die een beroerte hebben gehad roept vaak de nodige vragen op. Deze vragen kunnen goed beantwoord worden in een zogenaamd preconceptioneel adviesconsult. lees meerZwangerschapswens na een beroerte
Een zwangerschapswens bij vrouwen die een beroerte hebben gehad roept vaak de nodige vragen op. Bijvoorbeeld of er een verhoogd risico is op een nieuwe beroerte tijdens of na de zwangerschap. En of er een verhoogd risico op zwangerschapscomplicaties is voor moeder en/of baby. Hoe zit het met de medicatie die ik momenteel gebruik? En welke anticonceptiemogelijkheden zijn er?Adviesconsult
Deze vragen kunnen goed beantwoord worden in een zogenaamd preconceptioneel adviesconsult. Voor een preconceptioneel advies consult heb je een verwijzing nodig, dit kan via je behandelend arts (bijvoorbeeld neuroloog) of je huisarts.Bij dit consult spreek je met een gynaecoloog over de risico’s en eventuele voorzorgmaatregelen die in jouw geval nodig kunnen zijn voor, tijdens en na de zwangerschap. Dit gesprek vindt voorafgaand aan de eventuele zwangerschap plaats. Dat kan als je al een actieve kinderwens hebt, maar is ook mogelijk als je meer informatie wil hebben zonder dat je op korte termijn zwanger wil worden. Tijdens het consult kijken we zoveel mogelijk naar jouw specifieke situatie en geven daar advies over.
